Jun 24
/
Teresa | Doctorflix
Sjögren-Syndrom: Vorgehen in der Praxis, wenn die Sicca-Symptomatik ernst wird
Trockene Augen, brennender Mund und chronische Gelenkschmerzen - hinter diesen unspezifischen Symptomen kann sich eine ernsthafte Autoimmunerkrankung verbergen: das Sjögren-Syndrom. Erfahre hier, wie du das Sjögren-Syndrom frühzeitig erkennst, sicher diagnostizierst und leitliniengerecht behandelst.
Hinweis: Die Inhalte auf Doctorflix sind ausschließlich für Ärzte und medizinisches Fachpersonal bestimmt. Sie dienen der fachlichen Fortbildung und sind nicht für Laien geeignet.
1. Was ist das Sjögren-Syndrom?
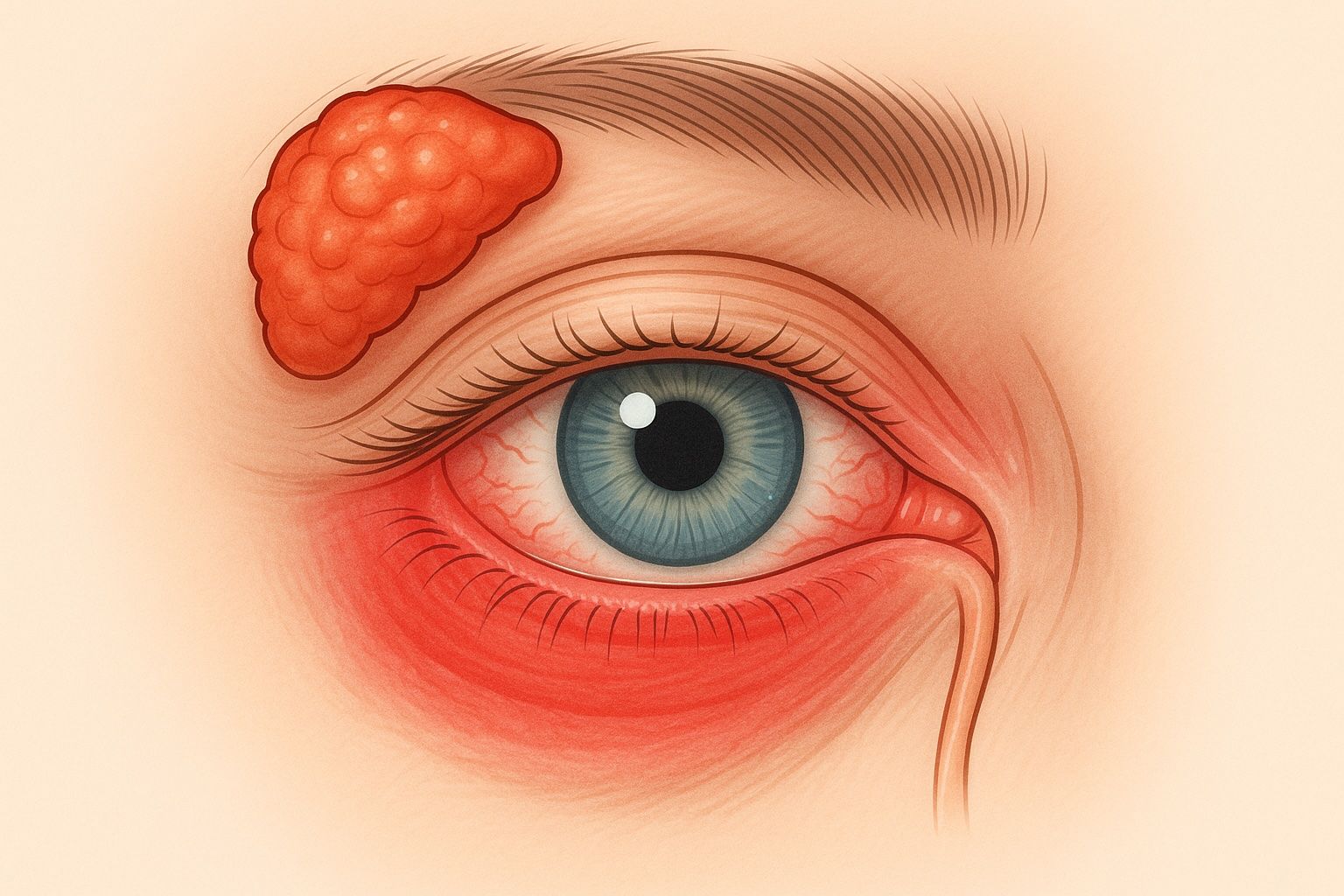
Das Sjögren-Syndrom ist eine chronisch-entzündliche Autoimmunerkrankung aus dem Formenkreis der Kollagenosen, die vor allem Tränen- und Speicheldrüsen betrifft. Typisch ist eine ausgeprägte Sicca-Symptomatik. Zu Beginn äußert sich die Erkrankung meist in eher unscheinbaren Symptomen wie trockenen Augen (Xerophthalmie) und Mundtrockenheit (Xerostomie). Später kommen häufig auch systemische Beschwerden wie Gelenkschmerzen oder verschiedene Organbeteiligungen hinzu. Man unterscheidet zwischen einem primären Sjögren-Syndrom ohne erkennbare Grunderkrankung und einem sekundären, das im Zusammenhang mit anderen Autoimmunerkrankungen wie rheumatoider Arthritis, systemischem Lupus erythematodes oder Multipler Sklerose auftritt.1 Die Erkrankung betrifft überwiegend Frauen im mittleren Lebensalter, insbesondere im Klimakterium, mit einem Geschlechterverhältnis von etwa 10:1. In Deutschland liegt die Prävalenz bei rund 0,4 %.2
2. Symptome - wann sollte man hellhörig werden?
Leitsymptome
Bei Verdacht auf ein Sjögren-Syndrom ist die persistierende Sicca-Symptomatik wegweisend, insbesondere dann, wenn Mundtrockenheit (Xerostomie) und trockene Augen (Xerophthalmie) seit über drei Monaten bestehen.3
Glanduläre Manifestationen
Die typischen Symptome des Sjögren-Syndroms betreffen vor allem die Tränen-, Speichel- und Schleimdrüsen:1
- Xerostomie: Mundtrockenheit, häufig begleitet von Schluckbeschwerden und Geschmacksstörungen (Dysgeusie)
- Xerophthalmie/Keratoconjunctivitis sicca: Trockene, brennende Augen mit Fremdkörpergefühl
- Parotitis (Ohrspeicheldrüsenentzündung): Meist beidseitige schmerzhaft geschwollene Parotisdrüse
- Vaginitis sicca: Vaginale Trockenheit mit möglicher Dysparaneurie
- Folgeerkrankungen: Erhöhte Anfälligkeit für Karies und Candida-Infektionen der Mundschleimhaut
Systemische Manifestationen
Neben den klassischen Schleimhautbeschwerden kann das Sjögren-Syndrom auch zahlreiche extraglanduläre Organe betreffen – von Gelenken über das Nervensystem bis hin zur Niere oder Lunge:1
- Fatigue: Ausgeprägte Leistungsminderung und kognitive Beeinträchtigungen
- Gelenkbeteiligung: Nicht-erosive Polyarthritis oder Arthralgien
- Neurologische Manifestationen: Periphere Neuropathien, ZNS-Beteiligung mit Paresen und Bewegungsstörungen
- Lungenbeteiligung: Trockener Husten, Bronchiolitis oder interstitielle Pneumonie
- Renale Beteiligung: Nephritis oder Glomerulonephritis
- Vaskulitiden kleiner Gefäße: Palpable Purpura, rezidivierende Urtikaria
- Raynaud-Syndrom
- Lymphoproliferative Veränderungen: Lymphadenopathie, erhöhtes Risiko für B-Zell-Lymphome
3. Pathophysiologie
Das primäre Sjögren-Syndrom ist eine autoimmune Systemerkrankung, bei der es zur Bildung von Autoantikörpern gegen SS-A/Ro und SS-B/La (Sjögren's-Syndrome-Antigen-A und -B) kommt und in der Folge zu einer lymphozytären Infiltration der Tränen- und Speicheldrüsen bis hin zu ihrer Zerstörung. Die Beeinträchtigung der Drüsenfunktion durch T-Zellen, B-Zellen und dendritische Zellen erfolgt auf mehrere Wege: durch direkte zellvermittelte Schädigung, Freisetzung von Zytokinen, Bildung von Autoantikörpern gegen muskarinerge Rezeptoren und durch die Sekretion von Matrixmetalloproteinasen (MMP), welche die Interaktion der Drüsenzellen mit ihrer extrazellulären Matrix stören. Die Folge ist ein Funktionsverlust der Drüsen, der in chronischer mukosaler Entzündung und einem sich selbst verstärkenden Entzündungsprozess mündet.4
4. Diagnostik - Sjögren-Syndrom sicher erkennen
Labordiagnostik
Die serologische Untersuchung umfasst spezifische Autoantikörper wie SS-A (Ro) und SS-B (La). Unspezifischere Laborbefunde wie erhöhte ANA-Titer, positive Rheumafaktoren oder eine Hypergammaglobulinämie unterstützen die Verdachtsdiagnose zusätzlich.3
Apparative Diagnostik
Zur Erfassung der Drüsenfunktion kommen folgende Tests zum Einsatz:
- Speichelmessung (z. B. unstimulierter Speichelfluss)5
- Schirmer-Test zur Beurteilung der Tränensekretion6
- Lissamingrün-/Fluoreszein-Färbung zum Nachweis von Hornhaut- oder Konjunktivaveränderungen6
- Parotissonografie mit hypo-/inhomogener Echostruktur7
- Biopsie der labialen Speicheldrüse mit Nachweis einer lymphozytären Sialadenitis (≥ 50 Lymphozyten/4 mm²)8
Klassifikationskriterien (ACR/EULAR 2016)
Die Diagnosestellung des primären Sjögren-Syndroms erfolgt mithilfe der ACR/EULAR-Klassifikationskriterien von 2016. Entscheidend ist dabei eine Kombination aus klinischen, serologischen und histologischen Befunden.9
Die Diagnose ist ab ≥ 4 Punkten aus folgenden Kriterien gesichert:
Die Diagnose ist ab ≥ 4 Punkten aus folgenden Kriterien gesichert:
| Kriterium | Bewertung |
| SS-A (Ro)-Antikörper-Nachweis | 3 Punkte |
| Labialbiopsie mit lymphozytärer Sialadenitis (≥ 50 LZ/4 mm²) | 3 Punkte |
| Unstimulierter Speichelfluss ≤ 0,1 mL/min | 1 Punkt |
| Pathologischer Schirmer-Test (< 5 mm/5 min) | 1 Punkt |
| Positiver Lissamingrün- oder Fluoreszein-Test | 1 Punkt |
Wichtig: Andere Ursachen wie HIV, Bestrahlung im Kopf-/Halsbereich oder Amyloidose müssen ausgeschlossen werden.9
Lerne in unserer Fortbildung 'Sjögren-Syndrom', wie du die Sicca-Symptomatik richtig einordnest und diagnostizierst.
5. Therapieoptionen im Überblick
Achtung: Dieser Artikel ist für medizinische Fachkräfte und Ärzte bestimmt und stellt keine Behandlungsempfehlung dar. Therapieentscheidungen werden nur von Ärzten aufgrund der individuellen Patientensituation getroffen. Konsultiere im Zweifel einen Facharzt.
Je nach Ausprägung der Symptome und Organbeteiligung reicht die Therapie des Sjögren-Syndroms von lokalen, symptomatischen Behandlungen bis hin zur systemischen Immunmodulation.
Symptomorientierte Behandlung
Die Auswahl der Therapie erfolgt anhand der klinischen Symptomatik und der individuellen Beschwerden der Betroffenen. Zur Behandlung des Sicca-Syndroms kommen neben befeuchtenden Augentropfen gegebenenfalls weitere Medikamente zur Stimulation der Speichel- und Tränendrüsen zum Einsatz, zur Kariesprophylaxe wird eine fluoridhaltige Zahnpflege empfohlen. Zur Linderung vaginaler Trockenheit stehen lokale Maßnahmen zur Verfügung. Zusätzlich ist eine gezielte Patientenschulung wichtig, dazu zählen Empfehlungen wie das Tragen einer schützenden Brille bei Wind, die Reduktion der Bildschirmzeit sowie eine konsequente Mundhygiene.10
Immunmodulierende Therapie (bei Organmanifestationen)
Bei systemischer Beteiligung kann eine immunmodulierende Therapie erforderlich sein. Die Auswahl richtet sich nach betroffenen Organsystemen und dem Verlauf der Erkrankung. Entzündlich-aktive Verläufe werden in der Regel zunächst mit Glukokortikoiden behandelt. Abhängig von der Organbeteiligung kommen auch DMARDs (Disease-Modifying Anti-Rheumatic Drugs) zum Einsatz.10 Bei schweren Manifestationen, zum Beispiel mit neurologischer, renaler oder zentralnervöser Beteiligung kann unter ärztlicher Abwägung auch eine Therapie mit Biologika erwogen werden.11
Auf die Nennung von Wirkstoffen wird hier bewusst verzichtet. In unserer passenden Fortbildung, die ausschließlich medizinischem Fachpersonal zur Verfügung steht, werden Wirkmechanismen, Einsatzgebiete und aktuelle Therapieansätze dargestellt.
Neue Therapieansätze
Neben bewährten symptomorientierten und immunmodulierenden Maßnahmen werden derzeit verschiedene zielgerichtete Therapieansätze untersucht. Dazu gehören unter anderem Substanzen, die bestimmte Signalwege des Immunsystems modulieren oder immunologische Reaktionen beeinflussen.12,13 Eine Bewertung ihrer Wirksamkeit und Sicherheit erfolgt aktuell im Rahmen klinischer Studien.
Die aktuellen Empfehlungen zur Therapie des Sjögren-Syndroms findest du in den Therapieempfehlungen der Deutschen Gesellschaft für Rheumatologie und Klinische Immunologie.
6. Fazit
Das Sjögren-Syndrom ist eine systemische Autoimmunerkrankung, die weit über die Sicca-Symptomatik hinausgeht. Extraglanduläre Manifestationen wie Gelenkbeschwerden, interstitielle Lungenerkrankungen oder neurologische Symptome bleiben oft lange unerkannt. In der klinischen Praxis ist es entscheidend, bei anhaltender Sicca-Symptomatik nicht nur lokale Auslöser zu prüfen, sondern auch an das Sjögren-Syndrom als mögliche systemische Grunderkrankung zu denken. Eine strukturierte Anamnese, differenzierte Diagnostik und an das Beschwerdebild angepasste Therapie sind essentiell für eine frühzeitige und effektive Versorgung.
Vertiefe jetzt dein Wissen im CME-zertifizierten Doctorflix-Kurs 'Sjögren-Syndrom' von Prof. Dr. med. Torsten Witte.
Quellen
- Yaseen, K. Sjögren Syndrome, <https://www.msdmanuals.com/professional/musculoskeletal-and-connective-tissue-disorders/systemic-rheumatic-diseases/sjögren-syndrome> (2024).
- Westhoff, G. & Zink, A. [Epidemiology of primary Sjörgren's syndrome]. Z Rheumatol 69, 41-49 (2010). https://doi.org/10.1007/s00393-009-0518-3
- Stefanski, A. L. et al. The Diagnosis and Treatment of Sjögren's Syndrome. Dtsch Arztebl Int 114, 354-361 (2017). https://doi.org/10.3238/arztebl.2017.0354
- García-Carrasco, M. et al. Pathophysiology of Sjögren's syndrome. Arch Med Res 37, 921-932 (2006). https://doi.org/10.1016/j.arcmed.2006.08.002
- Navazesh, M. Methods for collecting saliva. Ann N Y Acad Sci 694, 72-77 (1993). https://doi.org/10.1111/j.1749-6632.1993.tb18343.x
- Whitcher, J. P. et al. A simplified quantitative method for assessing keratoconjunctivitis sicca from the Sjögren's Syndrome International Registry. Am J Ophthalmol 149, 405-415 (2010). https://doi.org/10.1016/j.ajo.2009.09.013
- Lorenzon, M. et al. Salivary Gland Ultrasound in Primary Sjögren's Syndrome: Current and Future Perspectives. Open Access Rheumatol 14, 147-160 (2022). https://doi.org/10.2147/oarrr.S284763
- Fox, R. I. Sjögren's syndrome. Lancet 366, 321-331 (2005). https://doi.org/10.1016/s0140-6736(05)66990-5
- Shiboski, C. H. et al. 2016 American College of Rheumatology/European League Against Rheumatism Classification Criteria for Primary Sjögren's Syndrome: A Consensus and Data-Driven Methodology Involving Three International Patient Cohorts. Arthritis Rheumatol 69, 35-45 (2017). https://doi.org/10.1002/art.39859
- Vivino, F. B. et al. New Treatment Guidelines for Sjögren's Disease. Rheum Dis Clin North Am 42, 531-551 (2016). https://doi.org/10.1016/j.rdc.2016.03.010
- Meijer, J. M. et al. Effectiveness of rituximab treatment in primary Sjögren's syndrome: a randomized, double-blind, placebo-controlled trial. Arthritis Rheum 62, 960-968 (2010). https://doi.org/10.1002/art.27314
- Charras, A. et al. JAK Inhibitors and Oxidative Stress Control. Front Immunol 10, 2814 (2019). https://doi.org/10.3389/fimmu.2019.02814
- Dörner, T. et al. Treatment of primary Sjögren's syndrome with ianalumab (VAY736) targeting B cells by BAFF receptor blockade coupled with enhanced, antibody-dependent cellular cytotoxicity. Ann Rheum Dis 78, 641-647 (2019). https://doi.org/10.1136/annrheumdis-2018-214720

Office Potsdam
Friedrich-Ebert-Straße 36
14469 Potsdam
Office Berlin
Schönhauser Allee 36
Haus 2 / Aufgang A
10435 Berlin
Hinweis: Die Inhalte auf Doctorflix sind ausschließlich für Ärzte und medizinisches Fachpersonal bestimmt. Sie dienen der fachlichen Fortbildung und sind nicht für Laien geeignet.
Gender-Hinweis: Zur besseren Lesbarkeit wird auf unserer Website das generische Maskulinum verwendet. Die in allen Texten verwendeten Personenbezeichnungen beziehen sich – sofern nicht anders kenntlich gemacht – auf alle Geschlechter.
Copyright © 2025 Doctorflix. Alle Rechte vorbehalten. Markenlogos nur zu Demonstrationszwecken.
